马上注册,结交更多好友,享用更多功能,让你轻松玩转社区。
您需要 登录 才可以下载或查看,没有账号?立即注册

x

作者:闵
前一篇文章 浅述ALK融合突变及其检测方法(上)中,我们聊了什么是ALK融合突变以及如何安排检测方法更合理,其中提到了ALK不同的融合亚型可能对治疗效果有影响。当时限于篇幅问题没有多做介绍,本篇继续聊一聊不同ALK融合突变亚型对治疗的影响以及ALK突变耐药机制及检测方法。
认识ALK融合亚型
看过上一篇文章的病友应该有点印象,ALK基因断裂位置都发生在20外显子上,EML4可能的断裂位置却有2/6/13/14/15/17/18/20外显子,不同的组合形成不同的融合亚型,常见的融合亚型如下[1]:
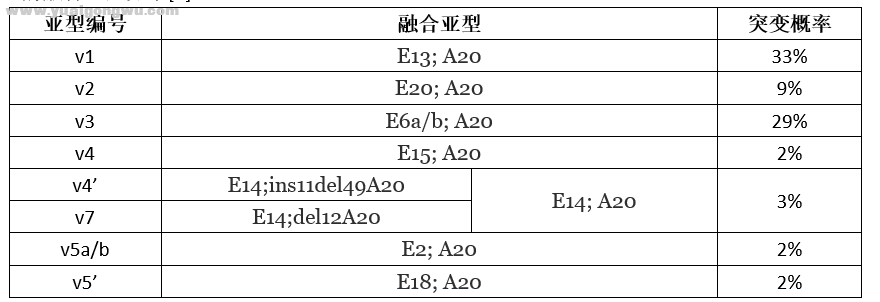
各种ALK融合亚型中v1和v3亚型是出现率最高的,加起来的占比超过了50%。除此以外还有很多罕见的融合亚型,并未明确亚型编号,诸如KIF5B-ALK、KLC1-ALK、TFG-ALK等等都是突变概率较低或发现较晚的罕见融合亚型。
各种ALK融合亚型的融合伴侣不同,表达形成的蛋白质构型也有不同,因此也导致了蛋白质稳定性及酪氨酸激酶活性差异。
不同的ALK融合亚型对于治疗的影响
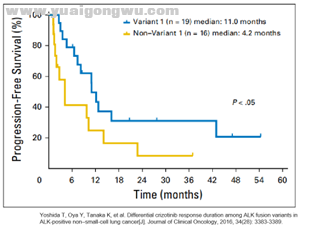
2016年日本发表了一篇回顾性研究[2]共收集了35例ALK融合患者,v1为19例,v2为5例,v3为4例,其余亚型共7例,所有患者均使用克唑替尼治疗。
分析结果显示v1亚型有效率ORR为74%,高于非v1亚型的63%,但没有统计学差异(p=0.716);v1亚型疾病控制率为95%,显著高于非v1亚型的63%(p=0.0318);v1亚型PFS为11.0个月,显著长于非v1亚型的4.3个月(p<0.05,见下图)。该回顾性研究的结果提示ALK v1融合亚型使用克唑替尼疗效可能优于其他亚型。
在此之后2017年也发表了一篇回顾性研究[3],共收集54例ALK阳性患者,分别接受克唑替尼、塞瑞替尼及阿来替尼治疗。与日本的研究不同,本次研究中占比最高的为v3a/b亚型有24例,其余v1及v2等亚型共27例;分析结果克唑替尼治疗人群中v3组ORR(75%)及(90%)低于非v3组,但无统计学差异,v3组的2年PFS率仅为26.4%显著低于非v3组的76.0%(p=0.034,见下图);所有ALK靶向药治疗人群中具有相似趋势。
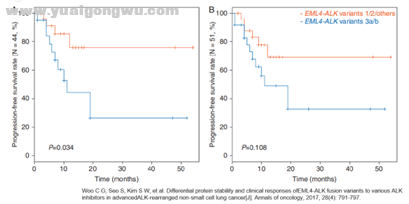
上述两篇回顾性研究虽然患者样本、治疗经历不同,但得出类似结论,即v3亚型似乎使用ALK-TKI治疗效果比v1等亚型略差。
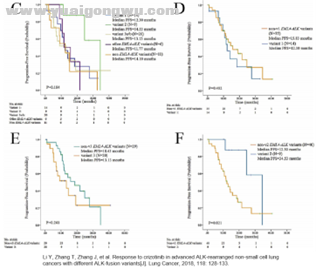
2018年发表的两篇回顾性研究却有不同结论,我国李俊岭教授等[4]在《Lung Cancer》上发表了一篇回顾性研究,收集49名可明确分型的ALK阳性患者且均接受克唑替尼治疗,其中v2组PFS为34.53个月显著长于非v2组的12.3个月(P=0.021,见下图),v1组及v3组均与其他组无显著差异。该研究的结论明显不同于前两篇研究,也给先前的结论打上了问号。
同年《JCO》杂志上发表了另一篇回顾性研究[5],共收集了129名ALK阳性患者,分别使用一二三代ALK抑制剂,其中v1亚型51例,v3亚型55例,而其他亚型样本量过小,因此统计分析时主要集中对比v1和v3亚型。
无论是从从克唑替尼开始用药,还是只纳入一线克唑替尼,或者是二线使用二代ALK抑制剂,v1及v3亚型间的PFS均无显著差异,如下图;令人以外的是接受三代ALK-TKI劳拉替尼治疗的12例v1亚型及17里v3亚型对比发现,v3亚型反而有更长的PFS(11.0个月 vs 3.3个月,p=0.011)。
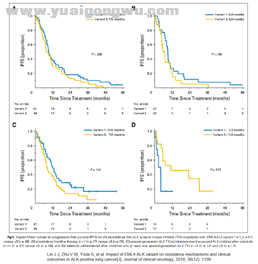
前面四篇研究的结论不一,2018年以前的研究结果倾向v1亚型的疗效优于v3亚型,而2018年开始有证据表明情况似乎并非如此,但这些研究毕竟都是回顾性研究,受病人基线情况、治疗过程等因素影响很大。
ALEX研究是一项大型的、随机、开放标签、多中心的前瞻性研究,2019年发表的一篇ALEX研究亚组分析[6]中对不同融合亚型使用阿来替尼及克唑替尼的疗效进行了评估,但结局出乎意料,虽然阿来替尼整体的PFS优于克唑替尼,但是两者内部比较发现无论是经组织样本确认的或者是经血液样本确认的突变类型中v1/v2/v3的PFS均无显著差异,而截止文章发表时OS数据尚未成熟未做比较。

综合五篇研究发现,随着研究增多、样本增多以及ALK-TKI的丰富,各个亚型间的疗效差异仍然没有定论,仍需要更大样本、更多前瞻性的研究,因此ALK阳性的患者暂时可以不用过于纠结自身属于哪种融合亚型,担心影响自身疗效,可以更多将注意力集中在平常的恢复与定期检查上。
ALK-TKI耐药机制
随着一二三代ALK-TKI的应用,其耐药机制也慢慢被揭示出来,大致上可以分为两大类,第一类为ALK依赖性耐药,诸如继发耐药点突变、ALK基因扩增突变等;第二类则为旁路激活耐药(即非ALK依赖性耐药),如EGFR、KIT、MEK/ERK、IGF-1R等信号通路激活以及病理学转化。根据报道克唑替尼耐药[7]后ALK依赖性耐药大约占46%左右,EGFR\KRAS等旁路激活约占36%,还有小部分未知耐药机制,其中可能就包括病理转化。
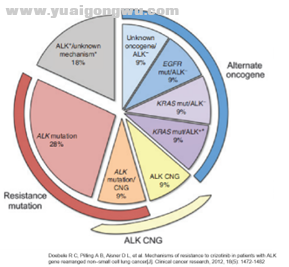
需要注意的是,病理学转化(如转化成小细胞肺癌)并不是EGFR突变奥希替尼耐药独有的耐药机制,曾有报道一例克唑替尼治疗序贯阿来替尼耐药的病人重新活检确认小细胞转化的案例,因此,ALK-TKI耐药后有必要考虑重新活检。
ALK依赖性耐药中最常出现的类型为耐药点突变,ALK-TKI耐药后的突变位点较多较杂,并不局限为某一种突变,最为常见的耐药突变为ALK G1202R突变、L1196M突变,除此以外还可能出现L1152P/R、C1156Y/T、F1174C/L/V、E1210K等等突变,汇总如下[8]:
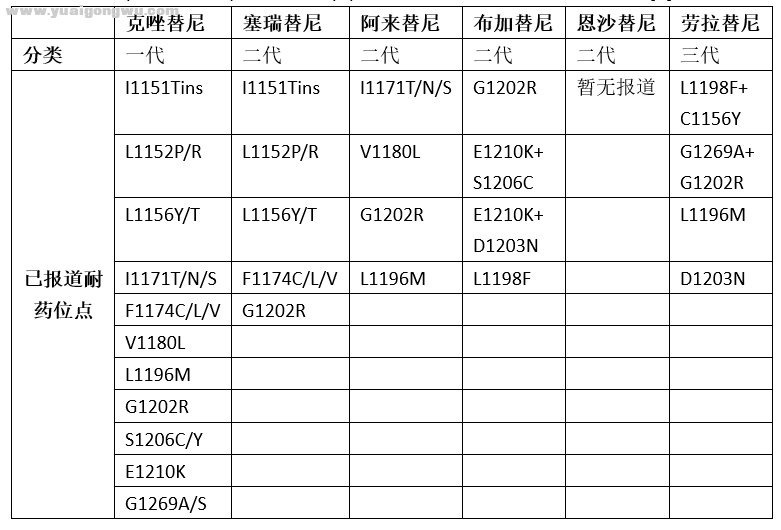
可以看到一代ALK-TKI克唑替尼耐药后可能出现的耐药突变类型最多,二三代的耐药位点相对较少,总体上来看G1202R对几乎所有ALK-TKI都可能耐药。
根据药物IC50测试发现不同ALK-TKI药物的耐药位点可能存在交叉,即各个ALK-TKI相互之前可能对各自耐药位点有抑制活性,耐药后可根据耐药位点选择后续药物序贯使用,大致可参考下表:
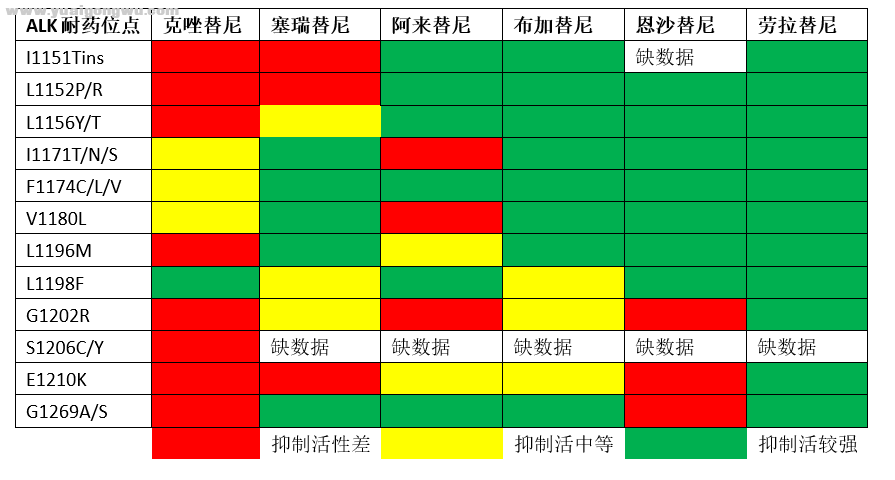
另外补充一点,部分研究中对ALK-TKI耐药后的标本重新用IHC及FISH法检测发现基本都仍然携带ALK融合突变,也就是说ALK-TKI后可能出现各种新突变,但正常情况下ALK融合并不会消失。
ALK-TKI耐药后如何选择基因检测
由于ALK-TKI耐药机制中包括病理转化的可能,因此在确定病灶进展增多,ALK-TKI产生耐药后,建议尽量考虑在进展部位穿刺或气管镜活检以明确是否发生小细胞转化,若发生小细胞转化则基本无基因检测必要,优先考虑依托泊苷+顺铂或者其他小细胞肺癌化疗方案;若重新活检确认仍然为腺癌则可考虑基因检测。
前一篇中介绍过ALK融合检测的四种方法IHC法、FISH、RT-PCR法及NGS法,其中IHC法及FISH法仅可用于检测是否发生ALK融合并不能用于检测具体基因突变位点,因此在ALK-TKI耐药后不可选择这两种技术。在RT-PCR和NGS两者之间,虽然很多文献报道中也有采用RT-PCR技术,但基本都是预先研究需要的特定位点而设计相应引物,此方法有较大局限性,不适合未知性和随机性较强的实际情况,因此在实际耐药后较为推荐的检测技术为NGS二代测序技术。
由于ALK-TKI耐药后存在ALK依赖性耐药机制和非ALK依赖性耐药机制,其中非ALK依赖性耐药主要是旁路激活,也可能出现EGFR、MET等驱动基因突变,因此性价比较高的套餐选择是各个检测公司的8基因、10基因等等靶向基因套餐,主要是包含非小细胞肺癌的9大驱动基因即可,足够覆盖ALK耐药突变及有药可用的旁路激活突变,经济条件较好的病友可自行考虑是否选择全基因。
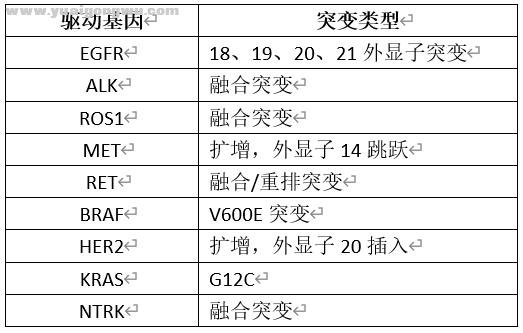
补充:若组织样本量不足或难以重新获取组织,则酌情考虑是否选择胸水或血液的体液样本作为备选。
总结
ALK融合有多种亚型,虽然以前有回顾性研究结果报道不同亚型使用ALK-TKI疗效不同,但随着不同研究结果发表提示不同融合亚型间可能差异并不显著,仍需更多样本和前瞻性研究,目前各位病友不需要为自己是何种融合亚型纠结,确认存在ALK融合突变就正常使用ALK-TKI治疗即可。
ALK-TKI耐药后存在ALK依赖性耐药以及非ALK依赖性耐药,ALK依赖性耐药会出现多种ALK耐药突变,一二三代对于不同耐药位点敏感性不同,可根据具体耐药检测结果选择用药;而非ALK依赖性耐药可能会引起旁路激活出现EGFR、MET等驱动基因突变,也可能出现病理转化,因此ALK-TKI明确耐药,病灶增大增多后,建议尽量在进展部位重新活检明确病理后再考虑下一步治疗方案。
|